Soigner
Contents
- Avertissements généraux
- Qu’est ce qu’être « Street-médic »
- Devenir street-medic
- Cadre légal des street-médics
- Le consentement
- S’équiper
- Les équipements de soins
- Se former
- S’organiser
- Communiquer
- Gérer une foule
- Prise en charge d’une personne blessée
- Faire un bilan
- Relevage et brancardage
- Soigner
- Premiers-secours psy
- Conseils préliminaires
- Conseils légaux
- Les protections
- Les flics
- Les armes des flics
- Se placer et se déplacer
- Les lacrymogènes
- Gérer les « lacrymos »
- Gérer le risque post-lacrymo
- Gérer le risque post-blessure
- Gérer le risque post-psychologique
- Gérer le risque post-acouphène
- Faire une auto-formation
- Aller au delà
À ce stade, la personne est stabilisée, et vous avez connaissance des blessures et de leur priorité. Il s’agit alors de soigner ce qui peut être soigné, de protéger le reste, et éventuellement temporiser l’arrivée de potentiels secours ou renforts. Dans les cas les plus sérieux, vous ne serez pas la personne qui administre les soins eux-mêmes, car vous n’avez pas le matos, pas le lieu, pas le temps et possiblement pas les compétences.
Conseils généraux
N’oubliez pas d’enfiler des gants avant toute manipulation, aussi bien pour votre sécurité que pour celle du blessé. Les gants en latex sont résistants et élastiques, ce qui permet une bonne manipulation mais attention cependant : certaines personnes sont allergique au latex. Il est donc utile d’avoir toujours une paire de gant en vinyle ou mieux en nitrile (plus souple et élastique que le vinyle) afin de parer à cette éventualité.
Avant de manipuler quelqu’un-e, assurez vous que la personne est hors de danger, et qu’elle est bien consentante si elle est consciente
Si vous êtes amené à désinfecter une plaie, n’utilisez pas de bétadine : cela complexifie l’évaluation des tissus sains à cause de la couleur et peut provoquer une réaction allergique à cause de l’iode. Préférez des antiseptique à la chlorhexidine comme la biseptine.
En cas d’hémorragie, gardez en tête que le garrot est un geste de dernier recours. Souvent mal fait, il présente plus de risque que de bénéfice pour la personne blessée. Dans la grande majorité des cas, il est suffisant d’appuyer sur la plaie ou d’effectuer un point de compression (plaie trop large, présence d’un corps étranger). Si vous êtes amenés à poser un garrot, n’oubliez pas de noter l’heure de pose.
Si vous n’êtes pas capable de gérer la situation ou en cas de doute, n’hésitez pas à appeler les secours. Il arrive parfois d’être dépassé-e par la situation, et appeler les secours est la meilleure chose que vous pouvez faire pour la personne blessée.
Bobologie
La « bobologie » désigne les soins apportés à des blessures bénignes : petites coupures ou plaies, petit hématome.
Vous savez sans doute déjà gérer ce genre de choses : une subtilité néanmoins, une plaie même bénigne peut être source de stress quand elle a lieu dans un environnement tendu comme une manif. Malgré le côté simple de la situation, assurez-vous de vous occuper de la personne avec respect, et faites la redescendre si besoin.
Vérifiez en cas de coupure ou de plaie que la plaie n’expose pas les parties plus profondes de la peau : une blessure peut paraître bénigne en apparence mais toucher aux nerfs ou à la circulation.
Vérifiez également qu’il n’y a pas de corps étranger dans la plaie : au besoin, nettoyez avec du sérum phy, ou retirez un petit corps étranger avec une pince à épiler fine.
Pensez à avoir des pansements « fantaisie » dans vos kits : ça permet dans le cas d’un enfant (et même d’adultes si le contact passe bien) de dédramatiser la situation et ainsi participer à la prise en charge psychologique de la personne blessée.
Affection de chaleur
Quand les températures grimpes et que l’on crapahute sous le cagnard, il n’est pas rare de devoir traiter des affections de chaleur, voire même d’en souffrir nous même. On s’étendra pas ici la prévention à base de s’hydrater (non, 1 litre, c’est pas assez) et de se protéger.
L’insolation est la forme bénigne de l’affection de chaleur. Elle se caractérise par :
- Une peau chaude et désyhdratée
- température légèrement haute (inférieure à ~38°C)
- mal de crâne
- soif
- éventuelle nausée
- envie de dormir
- perte de connaissance initiale (qui a sans doute déclenché le « medics ! », ne pas paniquer, vérifier l’absence de blessure physique)
À noter que ces symptômes apparaissent rarement tous, et dépendent de la personne et des circonstances.
Il faut alors protéger la personne des intempéries et des températures à l’aide d’une couverture de survie et/ou de parapluies est essentiel. si la personne semble chaude (ou si un thermomètre le confirme), mettre une couverture de survie avec le coté argenté vers l’extérieur (rappel mnémotechnique, le jaune = soleil = chauffant, donc le gris = froid). Hydratez-la par petite dose pour éviter les vomissements, et mouillez sa peau. Rappelez-vous de respecter le consentement, et de travailler avec la personne et ses proches.
Si ces signes apparaissent ou sont déjà apparents :
- température très élevée (>38°C)
- absence complète de sueur (sécher la peau sur le front ou sous les aisselles pour vérifier)
- de l’agitation, confusion, des délires
- Pertes de connaissances répétées
- fréquence cardiaque et respiratoire accélérées
- tension artérielle anormale (haute ou basse)
- convulsions
- coma
La personne est en Coup de chaleur, ou Hyperthermie Maligne. La situation est sérieuse.
Ne plus hydrater la personne : si la personne se plaint de sensation de sécheresse en bouche, lui donner un linge mouillé à mettre dans la bouche. Refroidir la personne en la mettant dans un bain froid, ou à défaut en mettant des poches de froid sous les aisselles et autres zones de grandes voies artérielles. Déclenchez l’appel aux secours.
Malaise
Le malaise se caractérise par une perte de connaissance temporaire sans perte de circulation ou respiration. il existe quelques bons gestes à appliquer:
Tout d’abord si la victime est inconsciente à votre arrivée vérifiez avec les éventuels témoins la durée de la perte de connaissance et les conditions de la chute et placez la victime en PLS. Si cette perte de connaissance est trop longue il faudra alors déclencher les secours.
Le nerf vagal contrôle partiellement le cœur et peut le ralentir si le corps se sent « en danger », par exemple en cas d’événement fort ou simplement en manque d’eau ou de nourriture : On parle de malaise vagal. Parce qu’il ralenti fortement le cœur, vous pouvez avoir l’impression d’avoir un arrêt cardiaque sur les bras. Ne paniquez pas, vérifiez la respiration qui sera très légère, et après quelques secondes la personne va revenir à elle.
Si la victime est consciente, faites la s’allonger confortablement ou s’asseoir en cas de gêne respiratoire. Maintenez la parole en lui demandant les symptômes avant coureurs, si elle s’est alimentée ou a consommé des substances, ainsi que la fréquence éventuelle des malaises et l’existence d’un potentiel traitement.
Si la personne est en « hypoglycémie » (de fait, ou parce que qu’un malaise quel qu’il soit consomme du sucre), n’hésitez pas à la « resucrer » avec des bonbons, du sucre, du soda, etc.
Si le malaise perdure ou que la victime perd connaissance à répétition il faudra alors songer à une évacuation vers un dispositif de secours.
Traumato
La Traumatologie c’est la version un peu plus complexe de la bobologie. Ici, un simple pansement ne suffit pas et il faut regarder d’un peu plus près.
Les blessures peuvent se catégoriser de différentes manières: contusion, écoulement de sang important, brûlure.
Contusion (« bleu » ou bosse) simple
Elle va normalement se résorber seule au bout de quelques jours mais sur place vous pouvez aider la désinflammation sur le moment en appliquant du froid (poche de froid ou bombe à travers une compresse). Cela peut permettre à la personne de se mouvoir le temps de se mettre en sécurité. Dans les conseils à donner à la victime: éviter de trop mettre de poids sur l’articulation ou le membre touché a début, du repos, et contrairement à ce qu’on croit, réappliquer un effort dès possible, sans se faire mal ! En cas de souci de sensibilité, de mobilité ou de circulation (comparer le côté gauche et droit), aller aux urgence.
Si la contusion est au niveau du crâne ou des poumons, si la zone devient rouge, chaude et douloureuse, si le mouvement devient difficile, ou si la situation ne s’est pas améliorée après 48-72h, consulter un médecin
Contusion importante
Même procédé que pour un petit bleu, mais vigilance accrue sur les effets secondaires et les causes.
Si le choc est tel que l’hématome est sanguinolent, ne pas mettre de froid et traiter comme une plaie : protéger la plaie avec une compresse, et idéalement mettre du tule gras pour éviter que la compresse colle.
Vérifier :
- la Circulation : appuyer sur l’extrémité du membre (en pinçant un doigt par exemple) pour le blanchir, vérifier qu’il se re-vascularise correctement en reprenant sa couleur normale en comparant avec l’autre côté (gauche vs droite)
- la Sensibilité : faire des tests de toucher à l’aveugle (« et là, tu sens ? Et là ? ») en comparant avec l’autre côté (gauche vs droite)
- la Mobilité : faire pousser la personne contre vos mains et évaluer la force, en comparant avec l’autre côté (gauche vs droite)
On se rappellera de vérifier tout cela avec l’acronyme CSM, et dans tous les cas la symétrie est la clef pour vérifier.
Pour le moyen terme, on évitera la glace et les anti-inflammatoires, on élève le membre au dessus du cœur, en compressant (sans couper la circulation) avec de la bande, et dès que possible on recommence à appliquer un effort sans se faire mal pour mobiliser le membre et vasculariser la zone.
Si la douleur est « focalisée » en un point précis, suspecter une fracture selon l’endroit.
Saignements/Hémorragie
Dans le cas d’une hémorragie très importante, il faut rapidement arrêter le saignement. Selon la situation, différents outils existent.
Il est notoirement complexe de juger l’ampleur d’une hémorragie. Une définition courante est qu’une plaie est considérée comme une hémorragie importante si elle n’arrête pas de saigner spontanément et qu’elle peut détremper une compresse en quelques secondes. On donnera une attention tout particulière aux hémorragies dites “pulsatiles”, c’est à dire qui semblent pulser voire créent un jet de sang à intervalles réguliers.
Parfois, une plaie importante n’est pas ou peu hémorragique (si elle a été “cautérisée” par le mécanisme de blessure, par exemple). Dans ce cas, ne faire ni compression ni garrot, mais surveillez son évolution : une plaie peut devenir hémorragique avec le temps ou les mouvements.
La taille ne fait pas la gravité : une petite perforation au mauvais endroit peut entraîner un grand épanchement de sang. Enfin, le moindre choc à la tête même relativement bénin peut déclencher un épanchement de sang apparemment important et impressionnant (car étalé sur le visage) mais en vérité faible, qui s’arrête rapidement et simplement.
Si la plaie (ou plus exactement, la source de l’hémorragie) est à un endroit précis, effectuez un point de compression manuelle dessus. Appuyez fort pour stopper l’hémorragie, et maintenez-le plusieurs minutes le temps de la contrôler. Si elle est située sur un membre, vous pouvez ensuite faire un pansement compressif (CHU, israélien, etc), puis élever le membre. Si elle est au niveau de la tête et que la blessure est mineure, faites une compression autour de la plaie. Si vous suspectez que l’intégrité du crâne est atteinte (déformation, os protubérant, signes neurologiques, etc), ne faites évidemment pas de point de compression. Si elle est “jonctionnelle” (cou, pelvis, épaules), au niveau du thorax ou de l’abdomen, ne passez pas au pansement compressif et restez sur la compression directe.
Si la plaie hémorragique n’est pas localisée (plaie large, démembrement) et au niveau d’un membre, appliquez un tourniquet ou un garrot proche de la plaie.
Si la plaie est au niveau d’un membre mais son emplacement pas clair (sang, boue, etc), appliquez un tourniquet ou un garrot au plus haut sur le membre.
S’il y a un large corps étranger (ou un os qui dépasse), ne le retirez pas : il empêche possiblement une hémorragie. Si il y a déjà une hémorragie, faites une compression autour de l’objet, puis si nécessaire un pansement “donut”, si possible en stabilisant l’objet pour éviter qu’il bouge. Sinon, faire un tourniquet ou un garrot.
Si malgré la pose correcte du tourniquet, l’hémorragie continue, placez un second tourniquet ou garrot juste en amont du premier.
Si la plaie présente une cavité, il est possible de faire du “wound packing”, qui ne sera pas expliqué ici.
Dans tous les cas, allongez la personne dès que possible.
Si le mécanisme de blessure implique une potentielle atteinte à la colonne vertébrale, ne la déplacez pas, ne la manipulez pas.
Blessure à la main/doigt
Dans le cas plus spécifique d’une blessure à la main et si l’intégrité physique n’est pas atteinte (fracture par exemple), on pourra placer une compresse pour absorber le sang, et mettre un gant (ou le doigt d’un gant) par dessus pour simplement tenir la compresse.
Trauma thoracique
Mettre la personne en position assise ou semi-assise. Vigilance si difficultés à parler, signes de choc, crachat de sang.
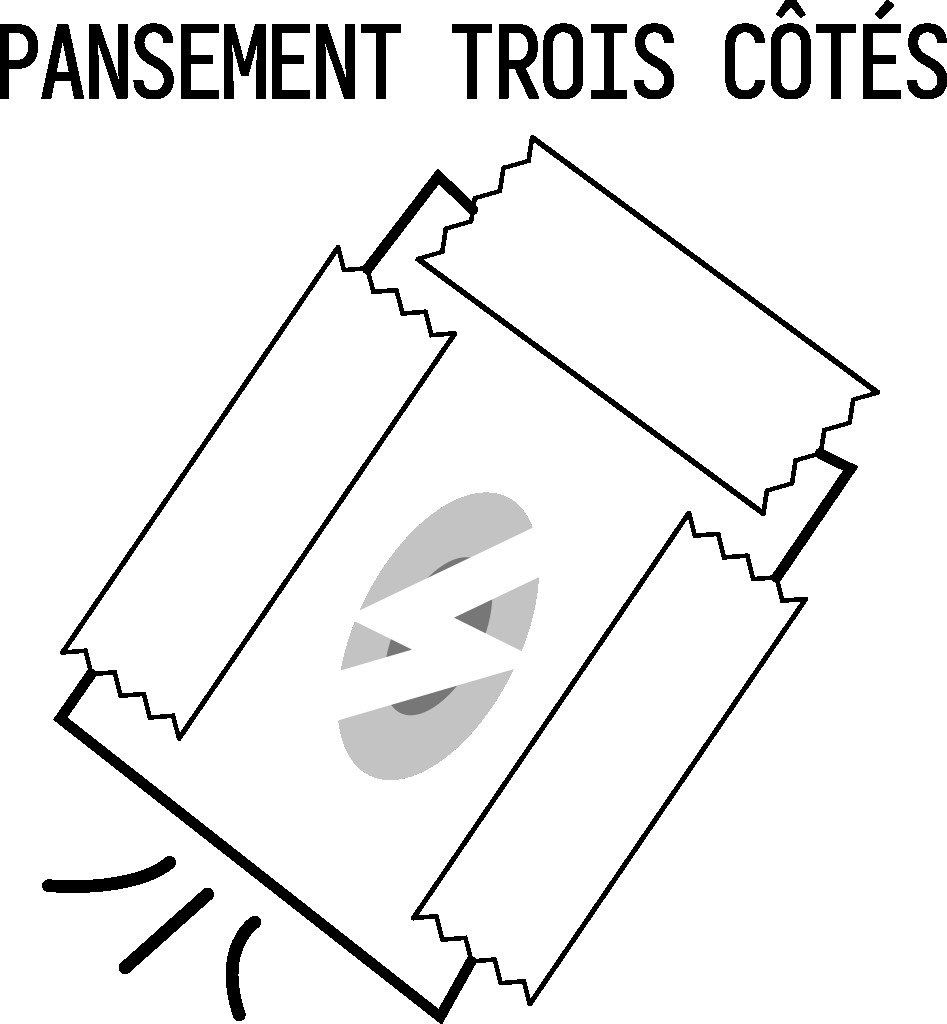
Si il y a une plaie ouverte, avec suspicion de corps étranger (exemple, un trou bien net), risque de pneumothorax. Si la personne a du mal à respirer, on fera un pansement trois côté. Prendre le côté « plastique » d’un sachet de compresse, et scotcher avec du sparadrap sur le trou, en laissant le côté de bas ouvert : le plastique se plaquera lors de l’inspiration (preuve d’un pneumothorax), et laissera l’air sortir (avec une potentielle condensation) à l’expiration pour sortir l’air (Ce dispositif est néanmoins de plus en plus critiqué pour son manque d’efficacité). Si la personne n’a pas de difficulté à respirer, la surveiller : la situation peut vite évoluer.
Trauma abdominal
suite à un choc, vous pouvez éventuellement suspecter une hémorragie interne, notamment si celui-ci a eu lieu au niveau du ventre.
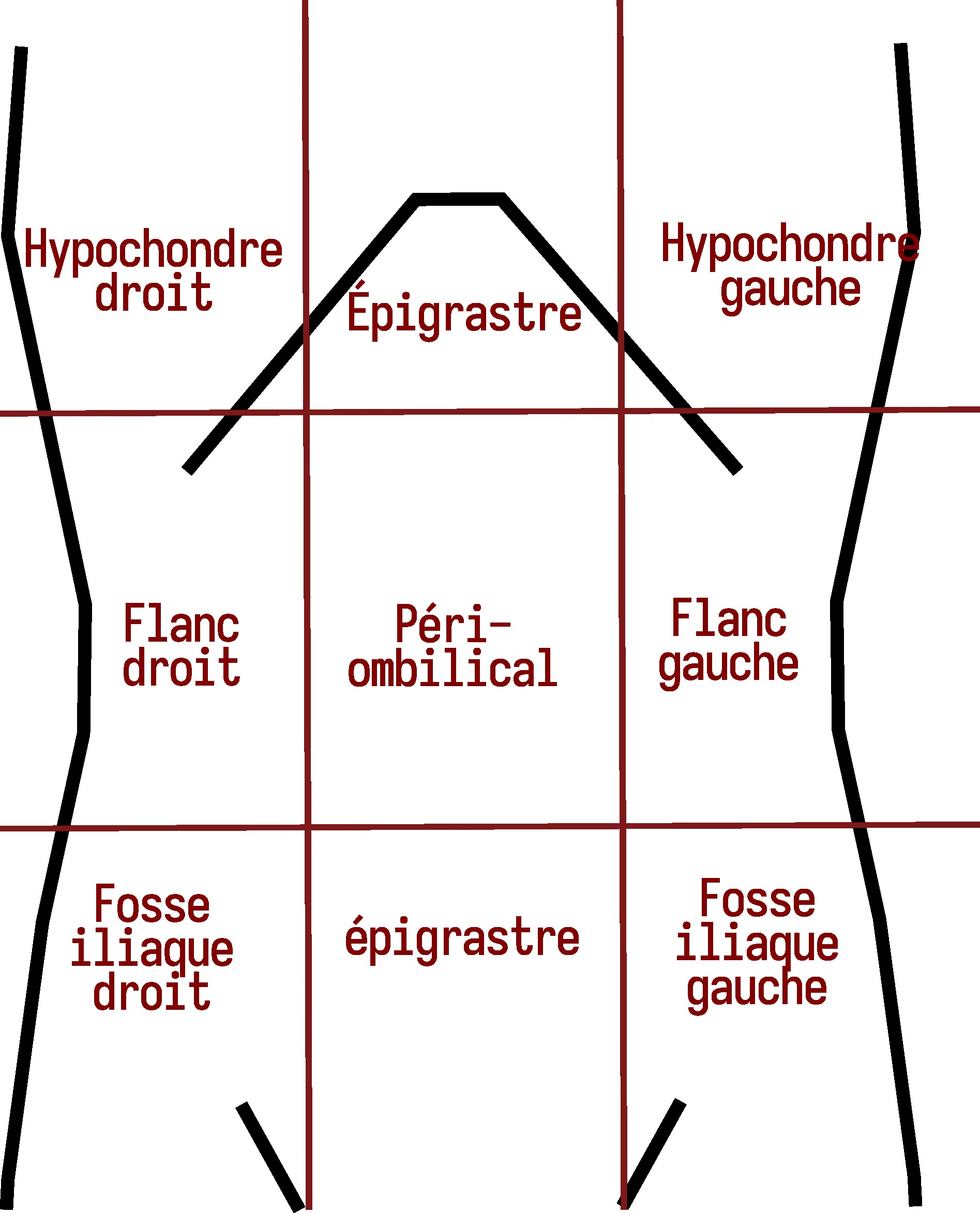
Séparer le ventre en une grille de 3 par 3 (neuf cadrans). Palper chaque cadran dans un ordre aléatoire (pour éviter que la personne blessée contracte d’elle-même par appréhension), en finissant par le cadran suspecté. Si au toucher ça se durcit comme du bois, on dit que c’est « en défense ». Si c’est déjà dur comme du bois, on dit que c’est « en contracture ». Dans les deux cas, immédiatement appeler les secours en indiquant par exemple « la fosse iliaque droite en défense » (signe typique d’appendicite dans d’autres situations, d’ailleurs). Pour rappel, on indique la gauche et la droite depuis le point de vue de la personne blessée.
L’absence d’hématome n’est pas indicative d’une absence d’hémorragie interne.
On placera la personne en sur le dos (ou en cas de vomissements ou d’inconscience, en PLS), les genoux rabattus sur le torse, pour créer une compression interne.
Plaie ouverte
On parlera de plaie ouverte quand la peau sera ouverte en profondeur plutôt que de manière superficielle. Une plaie ouverte peut être hémorragique ou non, selon les parties atteintes et les mécanismes de blessure : un objet brûlant peut par exemple cautériser les chairs, et une explosion peut « choquer » les vaisseaux capillaires et stopper tout saignement instantanément.
On utilisera l’acronyme MAL pour évaluer une plaie :
- Mécanisme (comment c’est arrivé)
- Aspect (si elle saigne, si y a des corps étrangers, profondeur)
- Localisation (où elle est)
La première étape est de nettoyer la plaie : on passera simplement du sérum phy en grande quantité, le désinfectant ne servant qu’en cas de risque d’infection. S’il y a des petits corps étrangers superficiels, les retirer à la pince à épiler en faisant attention. S’ils sont « pris » dans la plaie, ou s’il y a un gros corps étranger, ne pas les retirer au risque de provoquer une hémorragie. Simplement protéger la plaie sans compresser. Si des vêtements sont pris dedans, découper autour sans retirer les bouts.
Si la plaie est proche d’une muqueuse ou sur le visage, vigilance extrême.
on placera alors un tule gras pour éviter que la plaie ne colle aux compresses. Protéger la plaie avec des compresses, ou si elle est trop grande avec un champs stérile (trouvable dans les kits post-op), bander le tout sans compresser s’il y a un corps étranger, et si besoin immobiliser le membre pour éviter que la plaie ne bouge.
Enfin, évacuer la personne pour pouvoir faire une exploration approfondie de la plaie, ainsi qu’un bilan Circulatoire/sensitif/Moteur (CSM).
Assurez-vous de surveiller la personne : une plaie ouverte peut vite évoluer vers le pire. La taille de la plaie ne fait pas sa gravité, et ce dans les deux sens. Une fois la plaie nettoyée et évaluée, elle pourra être refermée en suture ou avec des strips, ou bien être « méchée ».
Corps étranger
Certaines plaies ouvertes présentent le risque de corps étrangers.
Dans le cas de petits corps étrangers superficiels (comme du gravier, une écharde de verre) qui sont visibles : les retirer avec une pince à épiler en plastique désinfectée : attention à ne pas briser les morceaux. L’opération peut être douloureuse. S’il y a beaucoup de morceaux (exemple, débris de verres), un passage d’eau oxygéné peut faire sortir ces débris par la création de bulles : mais cela peut être désagréable également.
dans le cas d’un large corps étranger visible (exemple : un détonateur de grenade enfoncé), on protégera la plaie au mieux, à la fois des infections en nettoyant au sérum phy et en mettant des compresses ou un champs stérile, et mécaniquement en immobilisant l’éventuel membre. On évacue la personne pour faire une extraction en infirmerie/hôpital en la surveillant : la situation peut vite évoluer.
Si la plaie présente un canal bien net, rond par exemple, suspecter un corps étranger profond. Protéger la plaie, immobiliser, et évacuer la personne en la surveillant : la situation peut vite évoluer. L’eau oxygénée peut permettre d’identifier un corps étranger au fond du canal en versant : une fois la mousse initiale passée, s’il y a un flux continu de bulle il y a un sans doute un corps, les bulles se formant sur les arêtes de l’objet (attention, ça pique un peu). Du fil des vêtement entraîné au fond du canal peut également être un signe.
Démembrement
Dans le cas d’un démembrement/amputation, on aura au préalable vérifier que l’hémorragie potentielle est contrôlée. On protégera ensuite la partie affectée, avec une compresse pour un doigt, ou avec un champ stérile dans le cas de démembrements plus larges. Si la partie coupée est récupérable, la prendre, la protéger avec un champ stérile ou une compresse, la placer dans un sac (comme un sac congélation) avec de quoi la refroidir (poche de froid, crème de froid passée à la bombe de froid, glaçons, etc).
Morsure de chien
La morsure de chien se gérera comme une plaie « complexe », incluant plaie ouverte, hématome et risque d’infection. Dans le cas des chiens flics, leur entraînement est sensé éviter de créer des fractures.
Tendinite, élongation et claquage et déchirure
La différence est difficile voire impossible à faire sur le terrain, hormis qu’une déchirure entraînera sans doute l’apparition d’un hématome. Dans tous les cas, immobiliser le membre avec de la bande voire une atèle tel qu’il est, limiter l’effort, et consulter un médecin.
Fractures
Petite fracture
Douleur focale (très localisé) suite à un choc, aux doigts par exemple, Impossibilité de bouger. Immobiliser en attachant à un autre doigt. Aller voir un médecin.
Fracture du nez
Nez déformé, ou douleur au moindre toucher. Mettre un tampon hémostatique en cas de saignement, sans bourrer, sinon une compresse roulée. Ne pas pencher la tête en arrière, au risque que le sang aille dans l’estomac et provoque des vomissements. Aller voir un médecin.
Grosse fracture
si la fracture est évidente, immobiliser le membre tel qu’il est si vous devez absolument bouger la personne. Si vous avez un doute, le mieux est de doucement palper la zone pendant que la personne blessée regarde autre chose (avec son consentement), en vous approchant de plus en plus (et en prévenant la personne que ce diagnostic va faire mal). Si la zone est large et floue, ce n’est sans doute pas une fracture. Si la douleur est « focale » (c’est à dire, focalisée en un point), c’est sans doute une fracture.
Blessure à l’œil
Si la personne présente un petit corps étranger qui n’atteint pas l’intégrité de l’œil (comme une particule, de la terre, etc), on emploiera le même principe que pour le gaz lacrymogène : rinçage avec du sérum phy, la tête penchée sur le côté, et en faisant écouler de l’intérieur de l’œil vers l’extérieur.
Si l’intégrité d’un œil est compromise, rien ne peut être fait sur le terrain. On pourra en revanche employer une protection oculaire rigide dédiée, ou à défaut une protection improvisée (comme le cul d’un gobelet en plastique) pour protéger l’œil des chocs en attendant l’évacuation.
Dent(s) cassé(s)
Lors d’un choc, il est possible qu’une ou plusieurs dents se cassent. Une dent est une partie vivante et non un « morceau minéral ». Les morceaux peuvent donc mourir.
Rincez doucement la bouche, avec de l’eau tiède ou à défaut du sérum phy. Ne touchez pas la dent cassée.
Afin d’augmenter les chances de réimplantation, placez idéalement le ou les morceaux de dent tombés dans un petit récipient contenant du lait, du sérum-phy ou à défaut de la salive de la personne (des kits spéciaux « Save-A-Tooth » existent). Rendez-vous rapidement aux urgences, dentaires si possible.
Choc à la tête
Dans un premier temps, vérifiez l’apparition de ces symptômes : nausées, vomissements, perte du niveau
de conscience. Ils sont les indicateurs d’un potentiel trauma crânien.
- Envoyez quelqu’un chercher une assistance médicale
- Si la personne est au sol, ne la bougez pas
- Veillez à ce que la personne reste le plus immobile possible
- Dégagez le périmètre pour protéger la personne blessée de blessures supplémentaires
- Tentez de localiser une personne connaissant le blessé afin d’identifier si la personne agit normalement
- Parlez-lui régulièrement pour que le blessé puisse vous dire s’il y a un changement dans leurs fonctions mentales au fur et à mesure du temps
- Tentez d’obtenir les antécédents médicaux de la personne pour que ces informations soient disponibles en cas de perte de conscience
Appliquer l’AVPU (Alert, Verbal, Pain, Unresponsive) ou EVDA en français (Éveillé, Voix, Douleur, Aucune). Si la personne va bien, elle est Éveillée. Sinon elle peut répondre à la Voix, à la douleur (en appuyant sous l’ongle), ou ne pas répondre (Aucune). Cette échelle est généralement connue des services institutionnels comme le 15. Si la personne ne revient pas à elle, faire un “bilan circonstanciel” (comprendre comment c’est arrivé), puis appeler les secours. Si la personne a perdu conscience puis est revenu, mais ne sait pas dire ce qu’il s’est passé (on parle de Perte de Conscience Initiale ou PCI, à transmettre aux secours), appeler les secours.
Si la personne est peu consciente ou inconsciente, il faut alors la mettre en PLS pour éviter tout reflux gastrique. Une PLS bien faite n’affecte pas un éventuel dégât à un trauma à la colonne.
Trauma « à la colonne »
On parlera plutôt de trauma du « rachis » ou de l’axe tête-cou-tronc
Ne surtout pas déplacer la personne sauf danger immédiat : auquel cas utiliser les techniques de dégagement d’urgence adaptées.
Ne pas retirer d’éventuel casque, et si la personne est inconsciente, la mettre en PLS, technique faite pour limiter les risques d’atteinte au rachis lors des manipulations. Si elle est sur le ventre, faire un « superman » Avant.
Si la personne est consciente, lui parler, et lui demander de ne pas bouger : la rassurer.
Appeler les secours.
Brûlure
Il existe plusieurs degré de brûlures qui nécessitent des interventions différentes :
– Le premier degré, une « simple rougeur », petites cloques. Refroidissement de la brûlure à l’eau fraîche (non froide) par ruissellement abondant (verser plus haut sur le membre et pas directement sur la brûlure). Si la taille additionnée des cloques semble dépasser la taille de l’intérieur de la paume d’une main, c’est du deuxième degré. On arrêtera de refroidir de temps en temps, pour voir si la sensation de chaud/douleur revient : si oui, recommencer à refroidir..
– Le deuxième degré, peau décollée (grande cloques, apparence linge mouillé). Refroidissement de la zone à l’eau fraîche (non froide) par ruissellement abondant (verser plus haut sur le membre et pas directement sur la brûlure). On arrêtera de refroidir de temps en temps, pour voir si la sensation de chaud/douleur revient : si oui, recommencer à refroidir. Enfin, application d’un tulle gras et d’un pansement pour protéger, et consultation médicale.
– Le troisième degré, peau texturée, blanche ou noire, cartonnée et dure. Refroidissement par ruissellement abondant à l’eau fraîche (non froide), appel aux numéros d’urgence.
Attention à ne pas refroidir la plaie avec des dispositifs trop froids (type bombe de froid, poche de glace). Vous risqueriez de provoquer une brûlure par le froid.
Ne PAS retirer les vêtements qui adhèrent, et plutôt les découper autour si besoin d’enlever le vêtement.
En cas de brûlure indolore (perte de sensibilité), appel immédiat aux secours. Si brûlure à proximité des orifices naturelles (bouche, nez, oreilles, parties génitales, anus), appeler immédiatement les secours.
Si la brûlure représente plus de 20% de la surface du corps (au jaugé, une paume de main ≈ 1%), mettez une couverture de survie autour de la personne avec la face dorée dehors, car la peau brûlée perd sa capacité à isoler le corps.
Conscience “altérée”
Il est possible que suite à un “choc”, une personne semble ne pas être tout à fait là, voire inconsciente. Cela peut être dû à plusieurs trucs, comme un malaise ou un choc physique. Plusieurs techniques existent pour évaluer le “niveau de conscience” d’une personne, mais le plus simple reste, l’AVPU (Alert, Verbal, Pain, Unresponsive) ou EVDA en français (Éveillé, Voix, Douleur, Aucune). Si la personne va bien, elle est éveillée. Sinon elle peut répondre à la voix, à la douleur (en appuyant sous l’ongle), ou ne pas répondre (Aucune). Cette échelle est généralement connue des services institutionnels comme le 15. Si la personne ne revient pas à elle, faire un “bilan circonstanciel” (comprendre comment c’est arrivé), puis appeler les secours. Si la personne a perdu conscience puis est revenu, mais ne sait pas dire ce qu’il s’est passé (on parle de Perte de Conscience Initiale ou PCI, à transmettre aux secours), appeler les secours.
Si la personne est peu consciente ou inconsciente, il faut alors la mettre en PLS pour éviter tout reflux gastrique. Une PLS bien faite limite un éventuel dégât à un trauma à la colonne.
Convulsions
Dans le cas où une personne convulse pour quelque raison que ce soit, deux choses sont importantes : éviter que la personne s’étouffe et éviter qu’elle se blesse.
Pour éviter qu’elle s’étouffe, mettez simplement la personne en PLS. Pas la peine de « sortir la langue » ou autre conseil hasardeux. Si elle avale sa langue ou autre chose, faire une manœuvre de Heimlich en position assise.
Pour éviter qu’elle se blesse, , dégagez l’espace autour d’elle, et ne la maintenez pas. Si c’est absolument nécessaire, contenez-là uniquement par les épaules, et surtout pas par les hanches.
Difficultés respiratoires
Hyperventilation
si la personne sur-ventile, lui donner un sac (préférablement en papier) dans lequel respirer, jusqu’à ce qu’elle respire à un rythme normal. Le but n’étant pas de s’intoxiquer, prendre une inspiration en dehors de temps en temps.
L’hyperventilation n’arrivant pas de nul part, évaluer pourquoi la personne hyperventile, comme une crise d’angoisse par exemple.
Hypoventilation
Si la personne semble ne pas respirer assez, tenter de comprendre pourquoi.
A-t-elle pris trop de gaz ? Surveiller la personne, prendre sa saturation, appeler les secours si elle est < 90%, sinon attendre qu’elle remonte.
A-t-elle un corps étranger qui bloque partiellement ?
A-t-elle subit un fort choc ? Contacter les secours, et si possible la ventiler avec un ballon autoremplisseur à valve unidirectionnelle (BAVU).