Prise en charge d’une personne blessée
Contents
- Avertissements généraux
- Qu’est ce qu’être « Street-médic »
- Devenir street-medic
- Cadre légal des street-médics
- Le consentement
- S’équiper
- Les équipements de soins
- Se former
- S’organiser
- Communiquer
- Gérer une foule
- Prise en charge d’une personne blessée
- Faire un bilan
- Relevage et brancardage
- Soigner
- Premiers-secours psy
- Conseils préliminaires
- Conseils légaux
- Les protections
- Les flics
- Les armes des flics
- Se placer et se déplacer
- Les lacrymogènes
- Gérer les « lacrymos »
- Gérer le risque post-lacrymo
- Gérer le risque post-blessure
- Gérer le risque post-psychologique
- Gérer le risque post-acouphène
- Faire une auto-formation
- Aller au delà
Dans la street-medic comme dans le secourisme classique, on fait le distinguo entre la stabilisation, c’est à dire le fait de stopper le mécanisme de blessure et d’éviter que l’état de la personne se dégrade plus, et les soins à proprement parler.
La structure typique d’une intervention est :
- dégagement d’urgence : retirer la personne du danger immédiat
- stabilisation : gestion des problèmes immédiats, comme un arrêt cardiaque, une hémorragie…
- bilan : évaluation de l’état de la personne et de ses blessures
- soins : protection et soin des blessures, à plus ou moins long terme selon les possibilités
- évacuation : sortie de la personne de la zone, vers chez elle, des amixs, ou vers un hôpital au besoin
Selon les situations, toutes ces étapes ne sont pas nécessaires : une plaie bénigne nécessitera simplement un bilan rapide et des soins.
Cette partie traite donc avant tout de la stabilisation.
Les “protocoles” ou “algorithmes”
Face à la multitude de cas et les éventuelles blessures multiples, il est nécessaire de prioriser et de s’organiser, et ce malgré le chaos ambiant. On s’appuie alors sur des “algorithmes” ou “protocoles” qui vont nous permettre d’établir un déroulé dans la prise en charge, ainsi qu’à avoir un moyen mnémotechnique si besoin. Ces algorithmes ne sont pas absolus et tiennent plus de guides généraux, mais chacun a un but spécifique. Ils se présentent généralement sous la forme d’un acronyme comme “ABC”, “SAFE-MARCH”, “RICE”, “PEACE&LOVE”… etc.
Par exemple, un algorithme utilisé dans le secourisme classique à destination du grand public est le PAS : Protéger (retirer du danger immédiat), Alerter (prévenir les secours), Secourir (commencer les gestes de premiers secours).
La logique de cet algorithme est simple : mieux vaut stopper le danger immédiatement et appeler après plutôt que l’inverse, et mieux vaut déclencher l’appel aux secours tout de suite plutôt que lorsque l’on a les mains prises par un “massage” cardiaque par exemple.
Prise en charge simple : L’ABC
Un algorithme simple qui couvre la plupart des cas est L’ABC (Large blessure, Apostropher la personne, Air, Breathing, Compressions), résumé ici avec les gestes de base.
Les gestes évoqués dans cette partie sont décrits plus bas
Large blessure
Si la plupart des blessures même sérieuses peuvent être prises en charge en quelques minutes le temps d’évaluer, certaines autres peuvent nécessiter d’agir très vite. Si la personne présente une blessure très grave (grande veine/artère) menant à une hémorragie très importante, immédiatement faire un point de compression direct, sur l’hémorragie (idéalement avec des gants et en utilisant une compresse). Si la plaie n’est pas compressible et sur un membre (trop large, démembrement), on fera un garrot en amont de la blessure.
(Apostropher la personne)
Si la personne semble inconsciente, vérifiez son état de conscience. Posez-lui une question, et si elle ne répond pas attrapez-lui la main et demandez-lui “tu m’entends ? Si tu m’entends sers-moi la main”. À défaut de réponse, vous pouvez également légèrement enfoncer votre ongle à la base de son ongle pour vérifier la réactivité à la douleur. Si elle vous répond, commencez à la rassurer.
Air
Si la personne semble s’étouffer complètement (panique, mains sur le cou, aucun son qui sort de sa bouche), faites la méthode d’Heimlich. Si la personne s’étouffe partiellement avec un objet (exemple : de la bouffe), tapez avec la paume de votre main entre ses omoplates pour stimuler une toux.
Si la personne est inconsciente, faites un Head Tilt/Chin Lift pour dégager ses voies aériennes, et vérifiez qu’il n’y a rien dans la bouche qui gêne.
Breathing
Si la personne est inconsciente, vérifiez que la personne respire en plaçant votre oreille proche de sa bouche pour écouter et sentir la chaleur de sa respiration, tout en regardant si son torse se soulève et s’affaisse. Si la personne respire, la mettre en PLS.
Compressions
Si elle ne respire pas, commencez une Réanimation Cardio-Pulmonaire (”massage cardiaque”), sans chercher à prendre le pouls.
Prise en charge dégradée : SAFE-L’ABC
Les cadres dans lesquels les street-medics agissent généralement sont dits « dégradés » : le matériel manque, les secours mettent du temps à arriver s’ils arrivent, et il n’est pas rare que le danger source de la blessure soit encore d’actualité quand vous arrivez. En plus de ça, les situations sont plus souvent de la traumatologie (blessures) que dans un contexte classique. S’inspirer des protocoles issus de la médecine de guerre n’est donc pas si déconnant, même si c’est important de se rappeler que ce ne sont pas les mêmes situations.
Un protocole de médecine de guerre qui a fait ses preuves est le SAFE-MARCHE : pour obtenir un protocole adapté aux situations dégradées propices aux blessures traumatiques, mais qui reste accessible et adapté aux situations qu’on rencontre, on le croisera alors avec le protocole ABC du secourisme classique, nous donnant SAFE-L’ABC :
- Sécuriser
- Analyser la situation
- Fuite/forteresse
- Évaluer : L’ABC
- Larges blessures (hémorragies importantes)
- (Apostropher) la personne (conscience)
- Air (voies aériennes)
- Breathing (respiration)
- Choc/chaleur
Sécuriser
actions à prendre immédiatement pour sécuriser la ou les personnes : extraire la personne des gaz, dégager les palets de lacrymos, sortir d’une fenêtre de tir (de LBDs ou autres), de la portée d’un canon à eau, sortir la personne d’une mêlée… etc.
Analyser la situation
Lire le contexte de la blessure (position des éventuels adversaires, débris, comportement de la foule) pour anticiper l’intervention Où sont situées les menaces potentielles (canon à eau, lignes de flics, charges, gaz, groupe de fafs, incendie, etc) ? Combien de personnes blessées, avec quelle gravité ? peuvent-elles se déplacer d’elles-mêmes ? Combien d’“aidantxs” sont disponibles ? En quelle capacité (street-medics, groupe organisé, etc) Y a t-il des protections à proximité (banderole renforcée, cortège, alcôve, bâtiment ouvert) ?
Fuite/Forteresse
Si la personne n’est pas gravement blessée à la colonne, exfiltrez la dès maintenant avec les techniques de portage/brancardage et mettez vous à l’abri. Le reste de l’équipe continue de protéger votre groupe.
Si vous ne pouvez pas bouger, formez un périmètre avec les personnes disponibles, et demandez aux autres de partir pour ne pas attirer l’attention avec une trop grosse foule.
Évaluer
Application de L’ABC.
Les gestes évoqués dans cette partie sont décrits plus bas
Large Blessure
Dans le cas d’une hémorragie très importante, il faut rapidement arrêter le saignement. Selon la situation, différents outils existent.
Il est notoirement complexe de juger l’ampleur d’une hémorragie. Une définition courante est qu’une plaie est considérée comme une hémorragie importante si elle n’arrête pas de saigner spontanément et qu’elle peut détremper une compresse en quelques secondes. On donnera une attention tout particulière aux hémorragies dites “pulsatiles”, c’est à dire qui semblent pulser voire créent un jet de sang à intervalles réguliers.
Parfois, une plaie importante n’est pas ou peu hémorragique (si elle a été “cautérisée” par le mécanisme de blessure, par exemple). Dans ce cas, ne faire ni compression ni garrot, mais surveillez son évolution : une plaie peut devenir hémorragique avec le temps ou les mouvements.
La taille ne fait pas la gravité : une petite perforation au mauvais endroit peut entraîner un grand épanchement de sang. Enfin, le moindre choc à la tête même relativement bénin peut déclencher un épanchement de sang apparemment important et impressionnant (car étalé sur le visage) mais en vérité faible, qui s’arrête rapidement et simplement.
Si la plaie (ou plus exactement, la source de l’hémorragie) est à un endroit précis, effectuez un point de compression manuelle dessus. Appuyez fort pour stopper l’hémorragie, et maintenez-le plusieurs minutes le temps de la contrôler. Si elle est située sur un membre, vous pouvez ensuite faire un pansement compressif (CHU, israélien, etc), puis élever le membre. Si elle est au niveau de la tête et que la blessure est mineure, faites une compression autour de la plaie. Si vous suspectez que l’intégrité du crâne est atteinte (déformation, os protubérant, signes neurologiques, etc), ne faites évidemment pas de point de compression. Si elle est “jonctionnelle” (cou, pelvis, épaules), au niveau du thorax ou de l’abdomen, ne passez pas au pansement compressif et restez sur la compression directe.
Si la plaie hémorragique n’est pas localisée (plaie large, démembrement) et au niveau d’un membre, appliquez un tourniquet ou un garrot proche de la plaie.
Si la plaie est au niveau d’un membre mais son emplacement pas clair (sang, boue, etc), appliquez un tourniquet ou un garrot au plus haut sur le membre.
S’il y a un large corps étranger (ou un os qui dépasse), ne le retirez pas : il empêche possiblement une hémorragie. Si il y a déjà une hémorragie, faites une compression autour de l’objet, puis si nécessaire un pansement “donut”, si possible en stabilisant l’objet pour éviter qu’il bouge. Sinon, faire un tourniquet ou un garrot.
Si malgré la pose correcte du tourniquet, l’hémorragie continue, placez un second tourniquet ou garrot juste en amont du premier.
Si la plaie présente une cavité, il est possible de faire du “wound packing”, qui ne sera pas expliqué ici.
Dans tous les cas, allongez la personne dès que possible.
Si le mécanisme de blessure implique une potentielle atteinte à la colonne vertébrale, ne la déplacez pas, ne la manipulez pas.
(Apostropher) la personne
Si la personne semble inconsciente, vérifiez son état de conscience. Posez-lui une question, et si elle ne répond pas attrapez-lui la main et demandez-lui “tu m’entends ? Si tu m’entends sers-moi la main”. À défaut de réponse, vous pouvez également légèrement enfoncer votre ongle à la base de son ongle pour vérifier la réactivité à la douleur. Cela permet de faire un premier bilan neuro rapide sur l’échelle EVDA (AVPU en anglais) : “Éveillé, Voix, Douleur, Aucune”
Si elle vous répond, commencez à la rassurer.
Air
La seconde priorité est d’assurer le dégagement des voies aériennes.
Si la personne est consciente et n’a pas d’atteinte du rachis (colonne vertébrale), la faire s’allonger ou se mettre en position semi-assise.
Si la personne semble s’étouffer complètement (elle semble en détresse, se tient le cou et aucun son ne sort de sa bouche), appliquez la méthode d’Heimlich. Si l’étouffement est partielle et potentiellement dû à un objet dans sa trachée, lui mettre des tapes dans le dos pour stimuler une toux.
Si une personne présente une obstruction partielle due à une blessure grave au visage, accompagnez-la pour prendre la position la plus confortable pour elle spontanément : généralement, ça sera penchée en avant.
Pour une personne inconsciente : si elle ne semble pas avoir de trauma du rachis (colonne vertébrale), placez là sur le dos, et appliquez la méthode Head Tilt/Chin Lift pour dégager les voies aérienne, et inspectez visuellement la bouche. Si vous voyez des corps étrangers libres, dégagez les avec un doigt (ganté). Vérifiez que la personne respire spontanément en plaçant votre oreille sur sa bouche pour sentir la chaleur et écouter, et en vérifiant que le torse se lève et se baisse. Si elle respire, la mettre en PLS en n’oubliant pas de lui ouvrir la bouche à la fin.
Si la personne est sur le ventre quand vous arrivez et que le mécanisme de blessure suggère une atteinte à la colonne, appliquez la méthode de retournement (voir la partie Relevage et brancardage).
En cas de suspicion de blessure à la colonne, dégagez les voies aérienne, mais appliquez la manœuvre de poussée de la mâchoire plutôt que le Head Tilt/Chin Lift : faites une inspection visuelle, et vérifiez la levée du torse.
Breathing
Une fois les voies aériennes dégagées si la personne est inconsciente, il faut commencer par vérifier si elle respire. Si vous ne l’avez encore fait, vérifiez que la personne respire spontanément en plaçant votre oreille sur sa bouche pour sentir la chaleur et écouter, et en vérifiant que le torse se lève et se baisse. Si la personne ne respire pas, commencez une Réanimation Cardio-Pulmonaire (”Massage cardiaque”), sans chercher à prendre le pouls.
Si vous suspectez une atteinte aux système cardio-respiratoire (obstruction, blessure au thorax, hémorragie importante, etc) et que vous avez un oxymètre (comme un oxymètre de doigt), c’est le moment de le poser. L’oxymètre est un appareil qui indique la “quantité” d’oxygène dans le sang, située idéalement entre 95 et 98%. Assurez vous que la personne ne bouge pas pour avoir une valeur correct.
En dessous de 90% c’est un signe alarmant (comprendre, en situation idéale, une bonne raison d’appeler les secours). Attention aux facteurs comme l’altitude, une maladie respiratoire ou cardiaque qui peuvent donner des valeurs plus faibles, ainsi qu’à l’intoxication au Monoxyde de Carbone (lors d’incendies par exemple) qui se “maquille” en oxygène et donnera des valeurs faussement bonnes. Enfin, n’hésitez pas à utiliser du dissolvant pour enlever le vernis à ongle avant.
Une possibilité dans le cas où la personne a potentiellement reçu des impacts (explosion, grenade, etc) est le risque de pneumothorax ouvert : pour la faire simple, de l’air qui rentre par une plaie thoracique, s’accumule à côté d’un poumon et le comprime. Les chances sont très faibles car il faut un trou relativement large, mais si :
- la personne semble avoir de plus en plus de mal à respirer
- respire de plus en plus vite
- sa saturation en oxygène chute
- a du mal à parler
Inspectez le torse et le dos en cherchant des plaies (y compris petites) qui pourraient constituer un trou bien net dans lequel l’air rentre. Si la personne a reçu plusieurs débris (explosion très proche), faites une vérification de manière proactive (avec le consentement de la personne). Elle peut souffrir d’un pneumothorax. Ce genre de complications est néanmoins rare et réservé à des trous relativement larges plutôt que par des petits débris de grenade par exemple.
Si vous suspectez un pneumothorax, Mettre la personne en position assise ou semi-assise. Si il y a une plaie ouverte, avec suspicion de corps étranger (exemple, un trou bien net), on fera un pansement trois côté, ou on placera un pansement à valve. Attention néanmoins, l’efficacité de ces dispositifs est de plus en plus remise en en question. Si la personne n’a pas de difficulté à respirer malgré la plaie, restez en vigilance : la situation peut vite évoluer : n’appliquez pas de pansement trois côtés/à valve. Évacuez la personne au plus vite pour faire un examen médical.
On vérifiera ensuite la fréquence respiratoire : on la mesure simplement en la comptant sur une minute. elle doit se situer entre 10 et 30 respirations par minutes. Cette fourchette est plus large que celle généralement employée en secourisme (12 à 18 typiquement), à cause des facteurs stress (course, gaz, etc) souvent présents dans ces situations. Un rythme respiratoire trop lent (bradypnée), trop rapide (tachypnée) est signe d’un souci dans le système cardio-respiratoire, et donc sujet à vigilance et potentielle dégradation. On surveillera également les respirations rapide et superficielles (polypnées). Pour ces dernières, selon le potentiel mécanisme de blessure, le contexte et si la personne est consciente, on soupçonnera néanmoins plus facilement une simple crise d’angoisse.
Enfin, on surveillera l’apparition de signes de cyanose, indiquant un manque d’oxygène. Ces signes consistent en un coloration bleue/grise (violette pour les peau plus foncées) des muqueuses (lèvres, langue). La cyanose est un signe d’hypoxie (manque d’oxygène), mais apparaît tardivement (quand la saturation tombe sous ~75/80%). Encore une fois, c’est un signe alarmant (comprendre, en situation idéale, une bonne raison d’appeler les secours)
Choc/Chaleur
Un choc est, pour résumer grossièrement, un manque d’oxygène au niveau cellulaire dans l’ensemble du corps. Il peut être déclenché par une perte de sang trop importante, une allergie sévère, un souci au cœur… etc.
Cette défaillance déclenche plusieurs mesures de protection du corps, dits “mécanismes compensatoires”, par exemple une tachycardie (rythme cardiaque > 120/min) pour “pousser plus de sang”. On parle de choc compensé. Si rien est fait, ces mécanismes ne suffisent plus : on a alors un choc décompensé, caractérisé par une chute drastique de la tension artérielle.
On mesurera le rythme cardiaque en plaçant son index et son majeur (et surtout pas le pouce) dans le creux du cou entre la carotide et la trachée (vous pouvez vous entraînez sur vous) : on compte alors pendant 6 secondes, et on multiplie par 10 le nombre de battements (8 battements = 80bpm/min).
On mesurera idéalement la tension avec un tensiomètre. Pour l’expliquer grossièrement : la “tension” correspond à la pression dans les artères, et s’exprime avec deux chiffres : un “grand” (la systolique, quand le cœur se contracte) et un petit (quand le cœur se relâche). Une pression normale sera de 120/80. Si vous n’avez pas de tensiomètre, vous pouvez estimer la tension en prenant le pouls “radial” à l’intérieur du poignet côté pouce (vous pouvez vous entraînez sur vous). Si vous avez un pouls radial, la systolique (le “grand nombre”) est d’au moins 80. Sinon elle est inférieure.
Plusieurs types de chocs existent : l’essentiel à retenir sont les signes courants d’un choc. Si vous observez la plupart (mais pas nécessairement l’intégralité) de ces symptômes :
- Comportement : la personne est anxieuse, puis peut devenir agitée, et enfin perdre connaissance
- Respiration : très rapide, possiblement superficielle
- Membres : froids au touché (plus froids que le tronc)
- Peau : pâle, “marbrures” (texture filandreuse violacée, généralement aux membres)
- Doigts : si on écrase (sans trop forcer) le bout du doigt, il met plus de 3 secondes à se recolorer (temps de recoloration cutanée)
- Tension : chute de la tension (systolique, le “grand nombre”, inférieure à 90). possiblement tardive (choc décompensé)
La personne est possiblement en choc : c’est une urgence vitale. Si vous avez contrôlé une hémorragie, vérifiez que la personne ne perd effectivement plus de sang. Si vous savez que la personne est une allergique sévère, vérifiez qu’elle n’a pas un EpiPen sur elle et administrez le.
Si vous n’avez pas encore appelé les secours, faites le. Si vous l’avez déjà fait, rappelez-les pour leur signaler le choc, pour qu’ils envoient potentiellement une unité du SMUR. En attendant les secours, vérifiez que la personne ne passe pas en arrêt cardio-respiratoire, et le cas échéant faire une réanimation cardio-pulmonaire (massage cardiaque).
Pour éviter que la personne ne se refroidisse, entourez-la avec une couverture de survie côté doré à l’extérieur, en oubliant pas d’aussi la glisser sous la personne pour l’isoler complètement. Si vous avez posé un pansement compressif ou un tourniquet à la suite d’une hémorragie, gardez le membre à l’extérieur de la couverture pour pouvoir le surveiller. La couverture de survie ne sert pas uniquement pour une hypothermie : dans un état de choc, la moindre chute de température corporelle peut sérieusement affecter le système circulatoire et empirer la situation.
On s’occupera ensuite des potentielles brûlures. Dans la mesure du possible, les brûlures nécessitent d’être rapidement en charge. Il ne suffit pas de mettre un peu d’eau : on fera ruisseler de grandes quantités d’eau car la peau est tellement chaude que la brûlure continue d’elle-même, et nécessite donc d’être carrément refroidie.
Il existe plusieurs degré de brûlures qui nécessitent des interventions différentes :
- Le premier degré, une « simple rougeur », petites cloques. Refroidissement de la brûlure à l’eau fraîche (non froide) par ruissellement abondant (verser plus haut sur le membre et pas directement sur la brûlure). Si la taille additionnée des cloques semble dépasser la taille de l’intérieur de la paume d’une main, c’est du deuxième degré. On arrêtera de refroidir de temps en temps, pour voir si la sensation de chaud/douleur revient : si oui, recommencer à refroidir.
- Le deuxième degré, peau décollée (grande cloques, apparence linge mouillé). Refroidissement de la zone à l’eau fraîche (non froide) par ruissellement abondant (verser plus haut sur le membre et pas directement sur la brûlure). On arrêtera de refroidir de temps en temps, pour voir si la sensation de chaud/douleur revient : si oui, recommencer à refroidir. Enfin, application d’un tulle gras et d’un pansement pour protéger, et consultation médicale.
- Le troisième degré, peau texturée, blanche ou noire, cartonnée et dure. Refroidissement par ruissellement abondant à l’eau fraîche (non froide), appel aux numéros d’urgence.
Attention à ne pas refroidir la plaie avec des dispositifs trop froids (type bombe de froid, poche de glace). Vous risqueriez de provoquer une brûlure par le froid.
Ne PAS retirer les vêtements qui adhèrent, et plutôt les découper autour si besoin d’enlever le vêtement.
En cas de brûlure indolore (perte de sensibilité), appel immédiat aux secours. Si brûlure à proximité des orifices naturelles (bouche, nez, oreilles, parties génitales, anus), appeler immédiatement les secours.
Si la brûlure représente plus de 20% de la surface du corps (au jaugé, une paume de main ≈ 1%), mettez une couverture de survie autour de la personne avec la face dorée dehors, car la peau brûlée perd sa capacité à isoler le corps.
Enfin, traitez les les hémorragies moindres, en faisant un point de compression si nécessaire, et en les bandant les autres.
En parallèle : maintien de la sécurisation
Pendant qu’une personne fait la prise en charge, les autres personnes de l’équipe ont sans doute une idée de ce qu’il se passe, à la fois de part leur expérience et parce que la personne qui fait la prise en charge communique ses besoins.
En plus de la sécurisation par périmètre, les autres personnes peuvent :
- Aller chercher (ou regarder sur une carte) l’adresse, en vue d’un éventuel appel aux secours
- Aller chercher un DAE (défibrillateur) dans une station de métro, un magasin, etc
- Chercher des pistes d’exfiltration (hall d’immeuble, appart de potes, etc)
- Déclencher l’appel au secours, sur demande de la personne en charge
- Aller dans une pharmacie pas loin chercher du matos supplémentaire
- Remplir une fiche bilan rudimentaire (attention aux données sensibles)
Les gestes d’urgence
Heimlich
Pour repérer une obstruction totale des voies respiratoires, plusieurs éléments sont importants. Déjà le contexte : ça arrive généralement quand on mange par exemple. En manif c’est rare, mais c’est déjà arrivé qu’une personne prenne un plot de grenade désenserclante dans la bouche qui vient se loger dans ses voies respiratoires. Ensuite, les symptômes : la personne se saisit soudainement de son cou, et montre des signes de détresse sans pouvoir crier.
La réactivité est primordiale. Se placer derrière la personne (lui dire de se lever si besoin), placez votre poing au niveau du nombril, et attrapez le avec l’autre main. Donnez un coup sec en remontant et en rentrant dans le thorax : soyons clairxs, la manœuvre n’est pas agréable à subir. Au bout de quelques coup, l’objet devrait se déloger. S’il se déloge que partiellement…
…Ou si elle peut encore respirer, même un peu, la manœuvre est à éviter (on parle d’obstruction partielle) Préférer taper entre ses omoplates avec le talon (base) de la main, la personne penchée vers l’avant : cela va simuler une toux que ne peut plus faire la personne. Si par malheur l’objet se (re)loge et entraîne une obstruction totale, ou bien après cinq tapes sans succès, (re)passer sur Heimlich. Continuer l’échange Heimlich/tapes dans le dos jusqu’à ce que la respiration totale reprenne. Idéalement, appeler les secours même si vous avez réussi, pour faire un bilan.
Si la personne passe en arrêt respiratoire, commencer une réanimation cardio-pulmonaire (”massage cardiaque”), sans chercher à prendre le pouls : les compression thoraciques constituent d’ailleurs la méthode d’Heimlich dans le cas où la personne est sur le dos, incapable de se relever ou inconsciente.
Tilt Head/Chin Lift
Ou « Basculement de la tête/soulèvement du menton »
Cette manœuvre permet de dégager les voies aériennes, notamment en plaçant la langue de telle manière qu’elle ne gêne pas le passage de l’air. Si la Manœuvre de poussée de la mâchoire est préférée en cas de suspicion d’atteinte au rachis (colonne vertébrale), cette manœuvre également est faite de manière à limiter d’éventuels sur-accidents.
Le principe est de faire basculer la tête en arrière : pour cela appuyer sur le front (Tilt Head, “Basculement de la tête”) et en même temps avec l’index et le majeur placé sous l’avant de la mâchoire soulever (Chin Lift, “soulèvement du menton”) en tirant sur l’os du menton. La tête devrait pivoter sur son axe vers l’arrière, jusqu’à ce que la tête soit vers le haut, légèrement en arrière. Enfin, saisir l’os du menton comme pour faire une barbichette, et ouvrir la bouche.
Poussée de la mâchoire
Cette manœuvre permet de dégager les voies aériennes, et est préférable en cas de suspicion d’atteinte du rachis (colonne vertébrale).
Se mettre “au dessus” de la tête de la personne blessée qui est sur le dos. Placer ses pouces sur les pommettes, et les doigts sous la mâchoire tout du long de celle-ci, avec les petits doigts à la base de la mâchoire. Remonter la mâchoire vers le ciel, jusqu’à ce que les dents du bas de la personne soient devant les dents du haut.
Maintenir cette manœuvre aussi longtemps qu’il faut.
Pansement trois côté et pansements à valve
Pour le pansement dit “trois côtés” : prendre le côté « plastique » d’un sachet de compresse, et scotcher avec du sparadrap sur le trou, en laissant le côté de bas ouvert : le plastique se plaquera lors de l’inspiration (preuve d’un pneumothorax), et laissera l’air sortir (avec une potentielle condensation) à l’expiration pour sortir l’air.
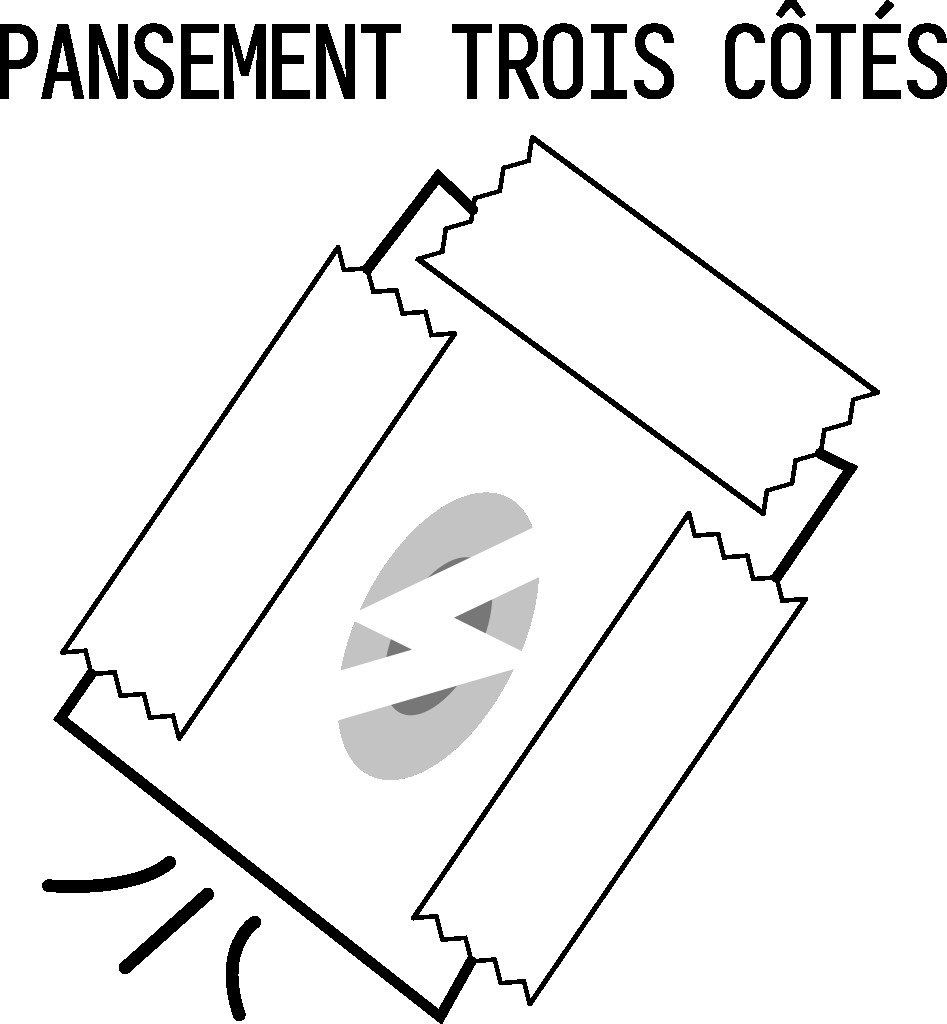
Si vous pouvez vous le permettre, procurez-vous des dispositifs dédiés comme un pansement à valve, bien plus efficaces que les pansements trois côté improvisés.
Dans les deux cas, on les posera à la fin de l’expiration.
Ces dispositifs sont à utiliser avec précaution car de plus en plus mis en doute, d’une part car trop souvent mal posés, posés pour de mauvaises raisons et ils auraient même plus d’effets délétères que bénéfiques, créant un pneumothorax fermé là où il y avait juste une plaie ouverte sans pneumothorax.
Point de compression direct
Si l’hémorragie est localisée (exemple, une coupure une artère importante), il faut appliquer un point de compression direct. Idéalement avec une compresse et en ayant des gants, appliquer une pression à l’endroit de l’hémorragie avec la paume de sa main forte : si la personne est sur une surface dure, on placera son autre main par dessus la première pour pouvoir mettre plus de pression, et sinon on la placera de l’autre côté d’un membre pour pouvoir enserrer en faisant la pince. L’hémorragie devrait ralentir voire s’arrêter sous une à deux minutes. Il faut appliquer une pression très conséquente pour que ça marche : sur des grosses artères comme la fémorale (la jambe) il faudra idéalement mettre tout le poids de votre corps en vous penchant dessus avec la personne sur le sol.
Pansement compressif
Après ça ou si vous devez bouger, appliquez un pansement “américain”, un Coussin Hémostatique d’Urgence (CHU), ou faites une “lasagne” avec plusieurs compresses. Lors de l’application de bandage (ou de celui intégré dans le CHU), on serrera le plus possible, en veillant que la bande reste bien plate pour éviter de faire garrot. éventuellement, twister la bande pour la faire se croiser en passant par dessus la plaie, pour concentrer la pression, sur un tour ou deux. Dérouler la bande jusqu’à couvrir tout le pansement compressif.
Pansement israélien
Si l’hémorragie est très localisée et très importante et que vous devez bouger, l’outil le plus adapté est le pansement dit « israélien ». Il s’agit d’une bande avec un coussin compressif et absorbant qui se place sur la plaie, et qui applique une pression par un jeu de levier via une pièce en plastique.
Garrot et tourniquet

Si la plaie sur un membre n’est pas localisée (par exemple une grande plaie ou un démembrement), qu’il n’y a pas le temps de mettre un pansement compressif, ou enfin qu’il y a un corps étranger non compressible (comme un morceau de grenade qui dépasse), il faut alors mettre un tourniquet. Il s’agit d’un outil dédié à la pose d’un garrot. C’est un dernier recours. Il s’agit simplement d’une bande scratch qui est doté d’une manivelle qui en tournant serre d’avantage le scratch et peut se bloquer une fois le serrage nécessaire atteint. Il faut serrer tant que ça saigne : ce qui implique d’énormément serrer et est extrêmement douloureux pour la personne. Au risque de dire une évidence, le tourniquet/garrot ne s’applique qu’aux membres. Quand vous achetez un tourniquet, attention aux contrefaçons trop fragiles : préférez un tourniquet « CAT » issu d’un site de confiance (environ 30 à 40 euros)
Commencer par enlever les gros objets des poches (portable, bouteille d’eau) de la personne qui pourraient interférer avec le garrot/tourniquet
Il se place 7 à 10cm en amont de la plaie (en sautant les articulation en y mettant en amont, si besoin) : en cas de doute sur l’emplacement de la plaie (pas le temps d’enlever les vêtements, sang sur tout le membre, etc), on le placera par défaut le plus haut possible sur le membre.
Notez immédiatement l’heure de la pose sur le tourniquet ou à défaut sur le front de la personne blessée : il faudra la transmettre aux secours.
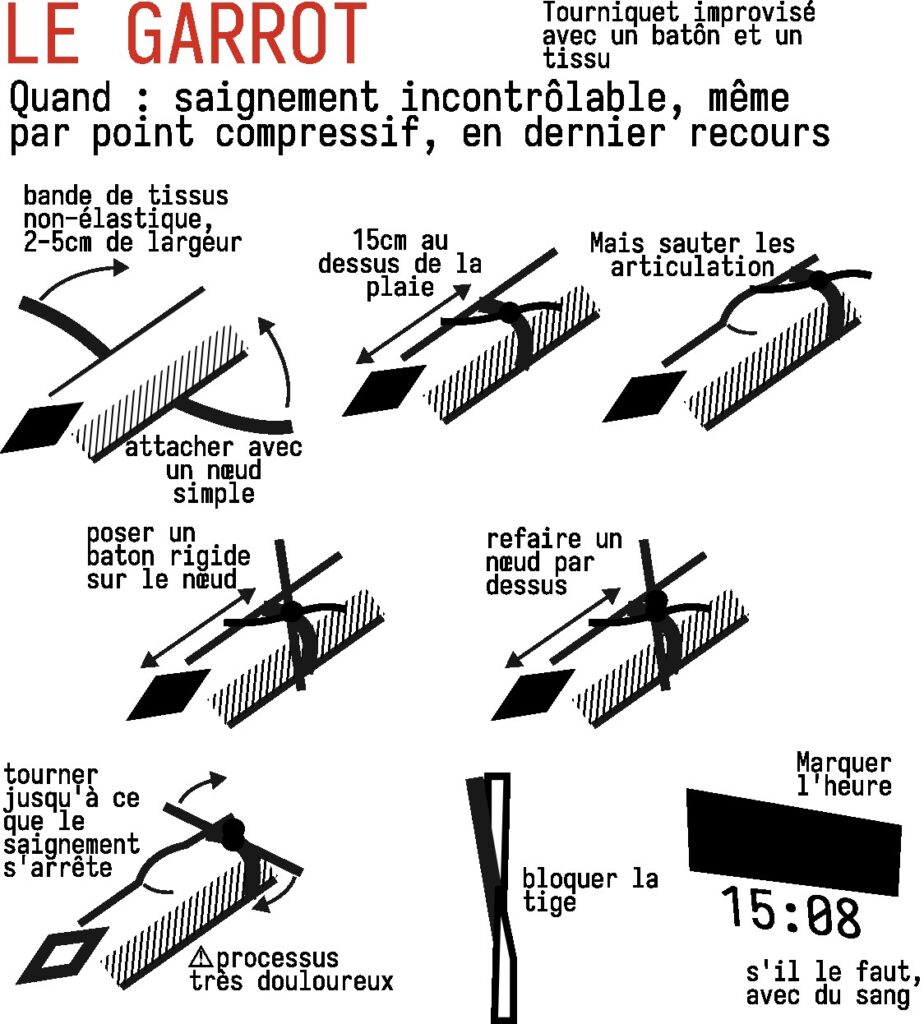
Lors de l’étape « C » de L’ABC (quelques minutes après maximum), il est encore temps de réévaluer le tourniquet : si vous l’avez posé à cause de la situation tendue mais qu’un pansement compressif est plus adapté, vous pouvez remplacer le tourniquet. Si vous l’avez posé très en amont du membre faute de visibilité, vous pouvez localiser la plaie et éventuellement resituer le tourniquet plus proche de celle-ci.
Le garrot peut être improvisé, en faisant un nœud avec une bande de tissu non élastique de 2cm de large, placer un “bâton” assez solide (comme un stylo en métal) sur le nœud, faire un double nœud par dessus le bâton, tourner autant que nécessaire et bloquer le bâton avec une seconde bande.
Massage cardiaque
La personne est rapidement inconsciente : elle peut être prise de convulsions pendant les quelques premières secondes, et continuer de respirer (difficilement et de manière désordonnée) encore quelques temps. Les dernières recommandations des institutions contre-indiquent la prise du pouls, préférant se baser sur la respiration uniquement.
Pour vérifier la respiration, placez votre oreille pour écouter (ou à défaut, une surface vitrée comme un smartphone, pour vérifier l’apparition de buée) tout en plaçant votre main juste au dessus du torse pour vérifier si la cage thoracique bouge.
La première chose à faire est d’alerter les secours : toutes les instructions qui suivent sont des gestes de premiers secours en attendant une ambulance. Une fois le massage commencé, vous aurez les mains prises et ne pourrez plus lancer l’appel. Mettez votre téléphones en haut-parleur (ou sur écouteurs) et placez-le à côté de vous.
En l’absence de connaissance des raisons de l’arrêt, basculez la tête en arrière pour aligner les voies aériennes (sauf en cas de suspicion d’atteinte à la colonne), vérifiez la présence d’un corps obstruant, et si tel est le cas expulsez le via des compressions thoraciques, comme pour un massage cardiaque.
Appliquez une réanimation cardio-pulmonaire (massage cardiaque) : Effectuez des compressions thoraciques :
- Agenouillez-vous à côté de la personne
- placez le talon (base) de votre main forte entre les tétons, et placez votre autre main par dessus en entrelaçant vos doigts.
- placez vos épaules bien au dessus de la personne, à la verticale de vos mains
- verrouillez vos coudes, bras bien droits
- Utilisez le poids de votre corps pour enfoncer vos mains d’environ 5-6 centimètres verticalement : le cartilage inter-costal peut faire des craquements sous l’effort, ce qui peut être déstabilisant, mais est signe d’un bon geste
- Faites les compressions avec un rythme d’environ 100 battements par minutes : l’exemple souvent donné est de les faire sur le rythme de Stayin’ Alive des Bee Gees
- Si possible et au besoin, faites des relais avec d’autres personnes quand vous fatiguez
- Continuez la réanimation jusqu’à l’arrivée des secours ou respiration de la personne blessée.
Un massage cardiaque reste utile longtemps après un arrêt : faites un relai avec d’autres personnes en attendant les secours, aussi longtemps qu’il le faut.
Les dernières recommandations n’incluent pas d’insufflation, qui n’affectent peu voire affectent négativement les chances de survie de la personne. En revanche, il est recommandé de faire cinq insufflations avant de commencer une réanimation dans les cas suivants : enfant, personne âgée, noyé, overdose, personne en arrêt depuis plus de 7 minutes. pour cela, légèrement basculer la tête de la personne en arrière, ouvrir la bouche de la personne en tirant sur le menton, et souffler jusqu’à ce le torse commence à se gonfler.
Crise de convulsion
Dans le cas où une personne convulse pour quelque raison que ce soit, deux choses sont importantes : éviter que la personne s’étouffe et éviter qu’elle se blesse.
Pour éviter qu’elle s’étouffe, mettez simplement la personne en PLS. Pas la peine de « sortir la langue » ou autre conseil hasardeux. Si elle avale sa langue ou autre chose, faire une manœuvre de Heimlich en position assise.
Pour éviter qu’elle se blesse, , dégagez l’espace autour d’elle, et ne la maintenez pas. Si c’est absolument nécessaire, contenez-là uniquement par les épaules, et surtout pas par les hanches.